- Рестораны
- Кафе
- Пиццерии
- Бары
- Ночные клубы
- Турфирмы
- Гостиницы
- Автосервисы
- Одежда и аксессуары
- Салоны красоты
- Автошколы
- Автомойки
- Свадебные салоны
- Стоматологии
- Медицинские центры
- Магазины мебели
- Кондиционеры
- Двери
- Окна
- Натяжные потолки
- Ремонт техники
- Курсы, обучение
- Косметика
- Обувь
- Усадьбы
- Ремонт компьютеров, ноутбуков и оргтехники
- Фотографы, видеосъемка
- Сауны
- Цветы
- Стройматериалы, инструмент
- Ритуальные услуги
- Детские игровые комнаты
- Бюро переводов
- Ветлечебницы в Бресте
- Доставка воды в Бресте
- Фитнес-клубы
- Тренажерные залы
- Заборы и ворота
«От горба не осталось и следа»: подростку из Бреста сделали первую операцию по новой технологии
Специалисты РНПЦ травматологии и ортопедии разработали новую эндоскопическую технологию хирургического лечения детей с тяжелыми врожденными деформациями и повреждениями позвоночника. Первую операцию по этой методике провели 14-летнему пациенту из Бреста.
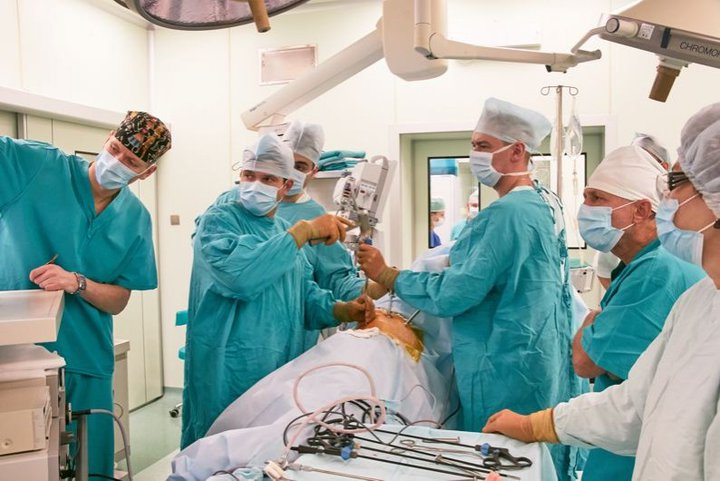
Женя родился с задним клиновидным 10-м грудным позвонком, что поспособствовало развитию кифотического искривления позвоночника, вызвавшего горбатость. Помимо косметического дефекта, подростка периодически мучили сильные боли в спине. Он был вынужден носить корректирующий корсет. В какой-то момент состояние ухудшилось. После проведенного обследования стало ясно, что позвонок начал сдавливать спинной мозг, — Женя мог оказаться в инвалидном кресле. Помочь могло только хирургическое вмешательство. Сотрудники РНПЦ травматологии и ортопедии решили провести двухэтапную операцию по новой технологии.
Первое вмешательство в июне выполнили руководитель спинального центра, заведующий нейрохирургическим отделением № 1 Сергей Макаревич и ведущий научный сотрудник лаборатории заболеваний и последствий травм позвоночника и спинного мозга Дмитрий Тесаков. Хирурги из дорсального (заднего) доступа удалили клиновидный позвонок и установили титановую металлоконструкцию, стабилизирующую позвоночник. Спина пациента сразу выровнялась. До операции угол кифоза был 71 градус, а после — 25.
Деформация была исправлена, но после удаления фрагмента между 9-м и 11-м позвонками образовался промежуток, заполненный хрящевой тканью. В таких ситуациях по мере роста позвоночника металлоконструкция ломается — и забытая проблема вновь напоминает о себе. Поэтому вмешательства такого плана должны заканчиваться спондилодезом — сращением между позвонками. Для этого между сегментами устанавливают костные аутотрансплантаты. Проводить вмешательство решили эндоскопическим методом.
Второй этап стали осуществлять спустя три месяца. В операционной, помимо заведующего лабораторией травматических повреждений позвоночника и спинного мозга Андрея Мазуренко, трудились сотрудники РНПЦ пульмонологии и фтизиатрии — торакальный хирург торакального отделения Павел Зозуля и заведующий оперблоком Дмитрий Горенок, у которых большой опыт торакоскопических операций.
Дефект был небольшой — всего 2 сантиметра. Заполнить его решили собственной костной тканью, взятой из крыла подвздошной тазовой кости. Вмешательство проходило через три точки доступа на грудной клетке справа (4, 6 и 9-й межреберные промежутки). Бригада хирургов работала в операционной чуть более трех часов.
На следующий день подростка перевели из отделения анестезиологии и реанимации в обычную палату, и он смог оценить результат работы хирургов — от горба не осталось и следа. После двух операций парень стал на полголовы выше мамы. Теперь они оба надеются, что боли станут менее интенсивными, и строят планы на будущее — время определяться с профессией.
По его словам, к внедрению операций по врожденным деформациям специалисты РНПЦ травматологии и ортопедии приступили относительно недавно:
В последнее время распространение получают торакоскопические вмешательства, которые начинают использоваться и в спинальной хирургии. У специалистов центра есть небольшой опыт выполнения таких операций взрослым. Пациентов не так и много, показания к вмешательству узкие, применяется в основном при дискотомии, замещении дефектов, биопсии опухолей. К примеру, в России такие вмешательства взрослым пациентам делает только одна московская клиника, всего лишь около 50 в год. Поэтому медикам центра придется разрабатывать и внедрять свои технологии, привлекая специалистов со стороны.
Специально для этого разрабатываются отечественные металлоконструкции «детского» размера, которые планируется выпускать в сотрудничестве с белорусским предприятием «Медбиотех», работающим на рынке СНГ более 20 лет. Также будут созданы индивидуальные хирургические методики лечения детей с использованием технологий прототипирования. Данные меры помогут уменьшить расходы на лечение и в несколько раз снизить уровень инвалидности среди детей с врожденными деформациями и тяжелыми травмами позвоночника.
Нашли опечатку? Выделите фрагмент текста с опечаткой и нажмите Ctrl + Enter.
